Drenaje venoso pulmonar anómalo total
¿Qué es el drenaje venoso pulmonar anómalo total?
 |
| Haga clic en la imagen para ampliarla. |
El drenaje venoso pulmonar anómalo total (DVPAT) es un defecto cardíaco congénito (presente al nacer). Debido a un desarrollo anormal del corazón del feto durante las primeras 8 semanas de embarazo, los vasos que llevan la sangre rica en oxígeno (sangre roja) desde los pulmones hacia el corazón se conectan inadecuadamente.
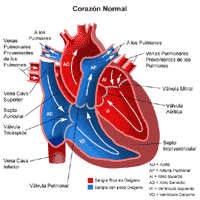
Normalmente, la sangre pobre en oxígeno (azul) retorna a la aurícula derecha proveniente del cuerpo, se dirige al ventrículo derecho y luego es bombeada a través de la arteria pulmonar hasta llegar a los pulmones en donde recibe el oxígeno. La sangre rica en oxígeno (roja) vuelve a la aurícula izquierda desde los pulmones a través de 4 venas pulmonares. Luego ingresa al ventrículo izquierdo y sale hacia el cuerpo a través de la aorta.
En el DVPAT, las cuatro venas pulmonares se conectan en algún punto que no es la aurícula izquierda. Existen varios lugares posibles en los que las venas pulmonares pueden conectarse. La conexión más común es con un vaso sanguíneo que lleva la sangre pobre en oxígeno (azul) hacia la aurícula derecha, frecuentemente la vena cava superior.
 |
| Haga clic en la imagen para ampliarla. |
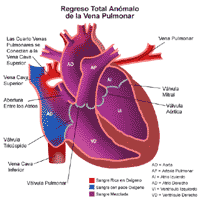
En el DVPAT, la sangre rica en oxígeno (roja) que debería volver a la aurícula izquierda, el ventrículo izquierdo, la aorta y luego al cuerpo, se mezcla, en cambio, con la sangre pobre en oxígeno (azul) que circula por el lado derecho del corazón. Por sí misma, esta situación es mortal ya que no hay manera alguna de que llegue al cuerpo sangre rica en oxígeno (roja).
A menudo, otros defectos cardíacos también se asocian con el DVPAT y, de hecho, son estos defectos los que mantienen con vida al niño que sufre de drenaje venoso pulmonar anómalo total, hasta que sea posible una intervención quirúrgica.
-
Una abertura en el tabique auricular permite que la sangre de un lado se mezcle con la sangre del otro lado, lo que crea sangre "morada". El nivel de oxígeno de esta sangre se encuentra en un punto intermedio entre la sangre pobre en oxígeno (azul) y la sangre rica en oxígeno (roja).
-
Un conducto arterial persistente también permite la mezcla de sangre pobre en oxígeno (azul) y sangre rica en oxígeno (roja) a través de la conexión entre la aorta y la arteria pulmonar. La sangre "púrpura" que resulta de esta mezcla es beneficiosa, dado que proporciona al menos un poco de sangre con oxígeno al cuerpo.
El drenaje venoso pulmonar anómalo total se produce tanto en niños como en niñas.
¿Cuáles son las causas del drenaje venoso pulmonar anómalo total?
El corazón se forma durante las primeras 8 semanas de desarrollo fetal. El problema se presenta durante este tiempo, cuando las venas pulmonares se unen incorrectamente.
¿Por qué el DVPAT es una preocupación?
Los bebés con este defecto cardíaco no pueden suministrar sangre rica en oxígeno (roja) al cuerpo después del nacimiento. Sin otro defecto cardíaco adicional que permita la mezcla de sangre pobre en oxígeno (azul) y sangre rica en oxígeno (roja), como una comunicación interauricular, los bebés con DVPAT tienen una mezcla de sangre rica en oxígeno (roja) y sangre pobre en oxígeno (azul) circulando por la parte derecha del corazón y de regreso a los pulmones. Esta situación es fatal.
Dos "derivaciones" fetales o conexiones presentes en la circulación fetal permanecen abiertas por un corto tiempo después del nacimiento.
-
El foramen oval, una abertura entre la aurícula derecha y la izquierda, permite que una cierta cantidad de la sangre que vuelve a la aurícula derecha circule hacia el lado izquierdo del corazón y, desde allí, al cuerpo.
-
El conducto arterial persistente, que conecta la aorta con la arteria pulmonar, permite que una cierta cantidad de sangre viaje entre los dos vasos, lo que permite que sangre parcialmente más oxigenada vaya al cuerpo.
Otro problema que se presenta con el DVPAT es que demasiada sangre circula por los vasos sanguíneos de los pulmones debido a que las venas pulmonares añaden más sangre a la circulación del lado derecho del corazón. Este flujo sanguíneo adicional hace que los pulmones se esfuercen y, finalmente, se dañen.
¿Cuáles son los síntomas del drenaje venoso pulmonar anómalo total?
La señal más clara de DVPAT es el hecho de que un recién nacido se vuelve cianótico (coloración azulada en la piel, los labios y el blanco de las uñas) en los primeros días de vida, después de haber dejado de recibir el oxígeno de la madre (de la placenta). El nivel de cianosis se relaciona con el grado de obstrucción de las venas pulmonares anómalas, de existir.
Los bebés con venas pulmonares no obstruidas pueden tener un nivel menor de cianosis y menos síntomas al nacer. Los bebés que tienen un foramen oval grande o conducto arterial aún abierto también pueden presentar síntomas algunos días o semanas posteriores al nacimiento o incluso más adelante.
Los siguientes son los otros síntomas más comunes del drenaje venoso pulmonar anómalo total. Sin embargo, cada niño puede experimentar los síntomas de manera diferente. Los síntomas pueden incluir:
-
respiración rápida;
-
respiración dificultosa; y
-
frecuencia cardíaca acelerada.
-
piel fría o pegajosa.
-
letargo; y
-
alimentación insuficiente;
Los síntomas del drenaje venoso pulmonar anómalo total pueden parecerse a los de otros trastornos médicos o problemas cardíacos. Siempre debe consultar al médico de su hijo para obtener un diagnóstico.
¿Cómo se diagnostica un drenaje venoso pulmonar anómalo total?
La asistencia médica de su hijo puede estar a cargo de un cardiólogo pediátrico y/o un neonatólogo. Un cardiólogo pediátrico se especializa en el diagnóstico y control médico de los defectos cardíacos congénitos así como también problemas cardíacos que pueden desarrollarse durante la infancia. Un neonatólogo se especializa en enfermedades que afectan a los recién nacidos, sean o no prematuros.
La cianosis y una respiración rápida son los indicadores principales de que el recién nacido tiene un problema.
El examen de diagnóstico para enfermedades cardíacas congénitas varía según la edad del niño, su condición clínica y las preferencias institucionales. Algunos exámenes que podrían recomendarse incluyen los siguientes:
-
radiografías de tórax. Una prueba de diagnóstico que utiliza rayos de energía invisibles para generar imágenes de tejidos internos, huesos y órganos en una placa radiográfica;
-
electrocardiograma (ECG). Un examen que registra la actividad eléctrica del corazón muestra ritmos anormales (arritmias) y detecta estrés en el músculo cardíaco;
-
ecocardiograma (eco). Un procedimiento que evalúa la estructura y función del corazón al utilizar ondas sonoras que se registran en un sensor electrónico que produce una imagen en movimiento del corazón y las válvulas cardíacas; y
-
cateterismo cardíaco.Un cateterismo cardíaco es un procedimiento invasivo que brinda información muy detallada sobre las estructuras dentro del corazón. Bajo los efectos de un sedante, se inserta un tubo pequeño, delgado y flexible (catéter) dentro del vaso sanguíneo en la ingle y se lo hace llegar hasta el interior del corazón. La presión sanguínea y las medidas del oxígeno se toman en las cuatro cavidades del corazón, así como en la arteria pulmonar y en la aorta. También se inyecta una tinta de contraste para visualizar más claramente las estructuras dentro del corazón.
Tratamiento para el DVPAT
El médico de su hijo determinará el tratamiento específico para el DVPAT según:
-
la edad, el estado general de salud y la historia médica de su hijo;
-
qué tan avanzada se encuentre la enfermedad;
-
la tolerancia que su hijo tenga a determinados medicamentos, procedimientos o terapias;
-
las expectativas para la trayectoria de la enfermedad; y
-
su opinión o preferencia.
Una vez que se distingan los síntomas, es probable que a su hijo se lo interne en la unidad de cuidados intensivos (UCI) o en el cuarto de cunas de cuidados intensivos. Al principio, se le puede suministrar oxígeno e, inclusive, se le puede poner un respirador artificial para ayudarlo a respirar. Pueden administrarse medicamentos intravenosos (IV) para ayudar a que el corazón y los pulmones funcionen con más eficacia.
-
Control médico. El control médico inicial puede incluir oxígeno, medicamentos para aumentar la presión arterial y tratamientos con prostaglandinas, un medicamento usado para mantener abierto el conducto arterial (aunque este medicamento podría estar contraindicado para ciertas formas de la enfermedad).
-
Cateterismo cardíaco intervencionista. Se puede utilizar un cateterismo cardíaco como procedimiento de diagnóstico o como procedimiento de tratamiento inicial para ciertos defectos cardíacos. Con frecuencia se realiza un cateterismo cardíaco para evaluar cualquier defecto y para controlar la cantidad de sangre que está mezclándose. Como parte del cateterismo cardíaco, puede llevarse a cabo un procedimiento llamado septostomía auricular con globo para mejorar la combinación de sangre rica en oxígeno (roja) y sangre pobre en oxígeno (azul).
-
Se utiliza un catéter especial que tiene un globo en la punta para crear una abertura en el tabique auricular (la pared que divide la aurícula izquierda de la derecha).
-
Se guía el catéter a través del foramen oval (una pequeña abertura en el tabique auricular que se cierra poco después del nacimiento) hacia la aurícula izquierda.
-
Se infla el globo.
-
Rápidamente se tira del catéter, a través de la abertura hacia la aurícula derecha, lo que agranda al orificio y permite que la sangre se mezcle entre las aurículas.
-
Se puede suministrar un medicamento intravenoso llamado prostaglandina E1 para que no se cierre el conducto arterial.
-
Reparación quirúrgica. La reparación quirúrgica se realiza con anestesia general. Las 4 venas pulmonares vuelven conectarse a la aurícula izquierda y se cierra quirúrgicamente cualquier defecto cardíaco asociado como la comunicación interauricular, la comunicación interventricular, el foramen oval o el conducto arterial persistente.
Cuidado postoperatorio de su hijo
Después de la cirugía, los bebés regresarán a la unidad de cuidados intensivos (UCI) durante unos días para que se los controle atentamente durante su recuperación.
Mientras que esté en la UCI, se usarán equipos especiales para ayudarle a recuperarse, entre ellos los siguientes:
-
respirador artificial.Un equipo que ayuda a su hijo a respirar mientras se encuentra bajo anestesia durante la operación. Un pequeño tubo plástico insertado a través de la tráquea y sujetado al respirador, el cual respira por su hijo mientras está muy adormecido para respirar de manera efectiva por sí solo. Después de una reparación de DVPAT, es conveniente que los niños permanezcan con respirador artificial durante al menos una noche para poder descansar;
-
catéteres intravenosos (IV). Pequeños tubos plásticos insertados a través de la piel en los vasos sanguíneos para aportar fluidos intravenosos y medicamentos importantes para que su hijo se recupere de la operación;
-
vía arterial. Es una vía intravenosa especializada que se coloca en la muñeca o en cualquier otra zona del cuerpo donde se pueda tomar el pulso y que mide constantemente la presión sanguínea durante la cirugía y mientras su hijo se encuentra en la UCI;
-
sonda nasogástrica (NG).Un pequeño tubo flexible que drena las burbujas de gas y de ácido que pueden formarse en el estómago durante la cirugía;
-
catéter urinario.Un pequeño tubo flexible que permite drenar orina de la vejiga y que mide con exactitud cuánta orina produce el cuerpo, lo que ayuda a determinar cómo está funcionando el corazón. Después de la cirugía, el corazón estará un poco más débil que antes, y, por lo tanto, el cuerpo puede comenzar a retener fluidos, lo cual provoca inflamación e hinchazón. Pueden suministrase diuréticos para ayudar a los riñones a liberar el exceso de líquido del cuerpo;
-
tubo torácico.Se puede introducir un tubo de drenaje para liberar al tórax de la sangre que, de lo contrario, se acumularía después de cerrada la incisión. Puede producirse una hemorragia durante varias horas o incluso días después de la cirugía; y
-
monitor cardíaco .Un equipo que exhibe de manera continua una imagen del ritmo cardíaco de su hijo y que controla la frecuencia cardíaca, la presión arterial y otros valores.
Mientras su hijo permanece en la unidad de cuidados intensivos o cuando salga de ella, puede necesitar algún otro equipo aquí no mencionado. El personal del hospital le detallará cuál es el equipo necesario.
Su hijo se sentirá lo mejor posible con la administración de diferentes medicamentos; algunos aliviarán el dolor y otros reducirán la ansiedad. Además, el personal necesitará su colaboración para tranquilizar y reconfortar al niño.
Después de haber sido dado de alta de la unidad de cuidados intensivos, su hijo se recuperará en otra unidad del hospital durante algunos días antes de volver al hogar. Antes de que sea dado de alta, usted aprenderá cómo atenderlo en el hogar. Se le explicará acerca de los medicamentos que necesite tomar durante algún tiempo. También se le darán instrucciones acerca de los medicamentos, las restricciones de las actividades y las citas de seguimiento.
Al principio, los niños que han estado mucho tiempo con respirador o que estuvieron bastante enfermos en la unidad de cuidados intensivos, pueden presentar inconvenientes para alimentarse. Estos bebés pueden tener aversión oral; pueden llegar a igualar la sensación de tener algo en la boca, como un chupete o un biberón, con aquella menos placentera de estar con respirador artificial. Algunos niños simplemente están cansados y necesitan recuperar fuerzas antes de poder aprender a alimentarse con biberón. Entre las estrategias que se utilizan para ayudar a los niños a alimentarse se incluyen las siguientes:
-
fórmulas con alto contenido calórico o leche materna. Pueden añadirse suplementos nutricionales especiales a la fórmula o a la leche extraída del pecho con una bomba. Estos suplementos aumentan la cantidad de calorías por cada onza, de manera que su hijo beberá menos pero consumirá las calorías necesarias para crecer; y
-
alimentación suplementaria por sonda. Alimentación suministrada a través de un tubo flexible y pequeño que pasa por la nariz y baja por el esófago hacia el estómago. Dicha alimentación puede complementar o reemplazar la alimentación con biberón. A los niños que beben parte del biberón, pero no todo, se les puede suministrar el resto de la alimentación a través de la sonda. Los niños que están demasiado cansados para alimentarse con biberón pueden recibir la fórmula o leche materna simplemente a través de la sonda.
Cómo cuidar su hijo en casa
Se puede recomendar medicamentos contra el dolor, como el acetaminofén o el ibuprofeno, para que su hijo esté cómodo en el hogar. Antes de que su hijo sea dado de alta, analice con su médico las opciones para el control del dolor.
De requerirse cualquier tratamiento especial en el hogar, el personal de enfermería se asegurará de que usted pueda realizarlo de manera individual o con la ayuda de una agencia de cuidados en el hogar.
Puede recibir instrucciones adicionales de parte de los médicos de su hijo y del personal del hospital.
Perspectivas a largo plazo
Muchos niños con una reparación quirúrgica de DVPAT crecen y se desarrollan normalmente. Sin embargo, después de una reparación de DVPAT, un cardiólogo pediátrico deberá estar a cargo del seguimiento para evaluar y controlar cualquier posible problema cardíaco.
En algunos casos, a medida que el niño crece, la zona donde se volvieron a conectar las venas pulmonares con la aurícula izquierda puede estrecharse, lo que impide que la sangre se desplace desde los pulmones hacia la aurícula izquierda. El tratamiento puede incluir:
-
colocación de un aparato de malla de alambre llamado estent en las venas estrechas para abrirlas. Esto se realiza durante un procedimiento de cateterismo cardíaco; y
-
agrandamiento quirúrgico de la conexión de la vena pulmonar estrecha.
El seguimiento regular en centros de atención para niños o adultos con problemas cardíacos congénitos debe continuar durante toda la vida del paciente.
Consulte al médico para obtener más información acerca de la perspectiva específica para su hijo.